Atrofia maxilar severa: el tratamiento de primera elección
El maxilar superior atrófico constituye, sobre todo en los casos más severos, un desafío para muchos profesionales que se dedican tanto a la implantología como a la prostodoncia. De hecho, al igual que limita la colocación de implantes mediante técnicas convencionales, también dificulta la confección de prótesis totales removibles eficaces y retentivas (por falta de estructuras anatómicas favorables) a las cuales los pacientes se puedan adaptar cómodamente.
En los pacientes edéntulos, portadores de prótesis totales removibles durante muchos años por pérdida de dientes, fracasos de implantes o de injertos óseos, la estabilidad de esas prótesis es muy pobre debido a la reabsorción ósea avanzada, el aplanamiento de la bóveda palatina y el posicionamiento más superficial de las inserciones musculares (1).
Existen varias técnicas de aumento óseo en función de la severidad de la reabsorción ósea:
-
Elevación de seno maxilar
-
Elevación de fosas nasales
-
Regeneración ósea guiada (GBR)
-
Injertos en bloque
-
Le Fort I con injertos tipo inlay u onlay
-
Injertos tipo horseshore
-
Osteogénesis por distracción, split crest
En la mayoría de casos, sobre todo si se trata de regeneración en maxilares con atrofias severas, son técnicas muy complejas, sensibles a la propia técnica (2,3), no siempre predecibles (4), y que además suelen presentar muchos riesgos (3,4).
Además, tienen una serie de inconvenientes:
-
Son invasivas e implican un coste biológico muy alto (5,6)
-
Requieren tiempos de tratamiento muy largos (1,2,5–11) y/o dos o más intervenciones (1,12–14)
-
Necesidad anestesia general y hospitalización (12)
-
Conllevan una morbilidad elevada (1,2,5–7,9–13) incluso en zonas donantes (como por ejemplo la cresta iliaca (5,7,12,15))
-
Costes elevados (2,13)
Dentro de las complicaciones que podemos encontrar, destacamos:
-
Sinusitis (2,5)
-
Hemorragias (2)
-
Dolor (5,16)
-
Contaminación y/o exposición del injerto (3,5) hasta su pérdida parcial/completa (3,4)
-
Infecciones (2)
-
Hueso insuficiente tras el periodo de regeneración (5)
-
Lesiones nerviosas con alteraciones neurosensoriales (2,5)
E incluso en los casos en los que no hay complicaciones y se ha realizado un buen pronóstico, siguen habiendo dudas en cuanto a la estabilidad de los resultados y de los tejidos blandos y duros (3).
Cabe destacar, que la mayor desventaja de este tipo de técnicas de regeneración, quizás, consista en que tiene que pasar mucho tiempo (10,13,17) (a veces más de un año) (12) antes de que se puedan colocar los implantes necesarios para la rehabilitación protésica. Esto supone importantes incomodidades y limitaciones tanto funcionales como psicológicas y sociales (17).
Para minimizar estos problemas se han buscado alternativas para realizar el tratamiento con implantes en el maxilar superior atrófico, sin la necesidad de realizar ningún injerto óseo.
En caso de atrofia leve/moderada, para evitar por ejemplo una elevación de seno maxilar, se pueden colocar implantes cortos, inclinados o pterigoideos. Sin embargo, los casos de atrofia severa se tienen que solventar por medio de otro tipo de implante: el implante cigomático (ZI).
Los implantes cigomáticos (ZI) son implantes largos que tienen la peculiaridad de tener un anclaje remoto, es decir, se anclan apicalmente en el proceso cigomático, que les confiere una óptima estabilidad primaria.
A diferencia de las técnicas de regeneración arriba mencionadas, son un tipo de abordaje graftless y constituyen una técnica menos invasiva y con un coste biológico infinitamente menor. Permiten solucionar casos de atrofia maxilar acortando considerablemente los tiempos de tratamiento (2,6,15,17,19) ya que no son necesarios los injertos (3,15,19) y se realizaría con una única cirugía con anestesia local y sedación endovenosa (20), lo que supone menos tiempo de tratamiento para el paciente (2,6,15,17,19).
Si a todo esto le añadimos la menor morbilidad (6,17,20), que se disminuye considerablemente la probabilidad de complicaciones, que se simplifica el tratamiento (2) y se puede además combinar con técnicas de carga inmediata, es posible que el implante cigomático sea la técnica de primera elección en estos casos.
Otro importante uso de los ZI es su colocación para la rehabilitación de pacientes en que han previamente fracasado rehabilitaciones previas con implantes o técnicas de regeneración más complejas, algo que, en muchas ocasiones, deja como secuela defectos enormes e importantes atrofias iatrogénicas. Además, en esas circunstancias, los pacientes no quieren (o no pueden) someterse a más cirugías de injertos (4) y demorar el tratamiento protésico todavía más.
Aunque la colocación de ZI no se considera un plan de tratamiento habitual en la práctica clínica, se debería de considerar una alternativa a los injertos para el tratamiento de la atrofia maxilar (3). Se puede decir que la mayor ventaja proporcionada por los ZI es la posibilidad de colocar implantes en pacientes que presentan atrofias maxilares importantes, evitando la necesidad de realizar ulteriores injertos y rehabilitándoles con prótesis fijas de carga inmediata el mismo día de la colocación, devolviéndoles la funcionalidad y estética perdidas en pocas horas.
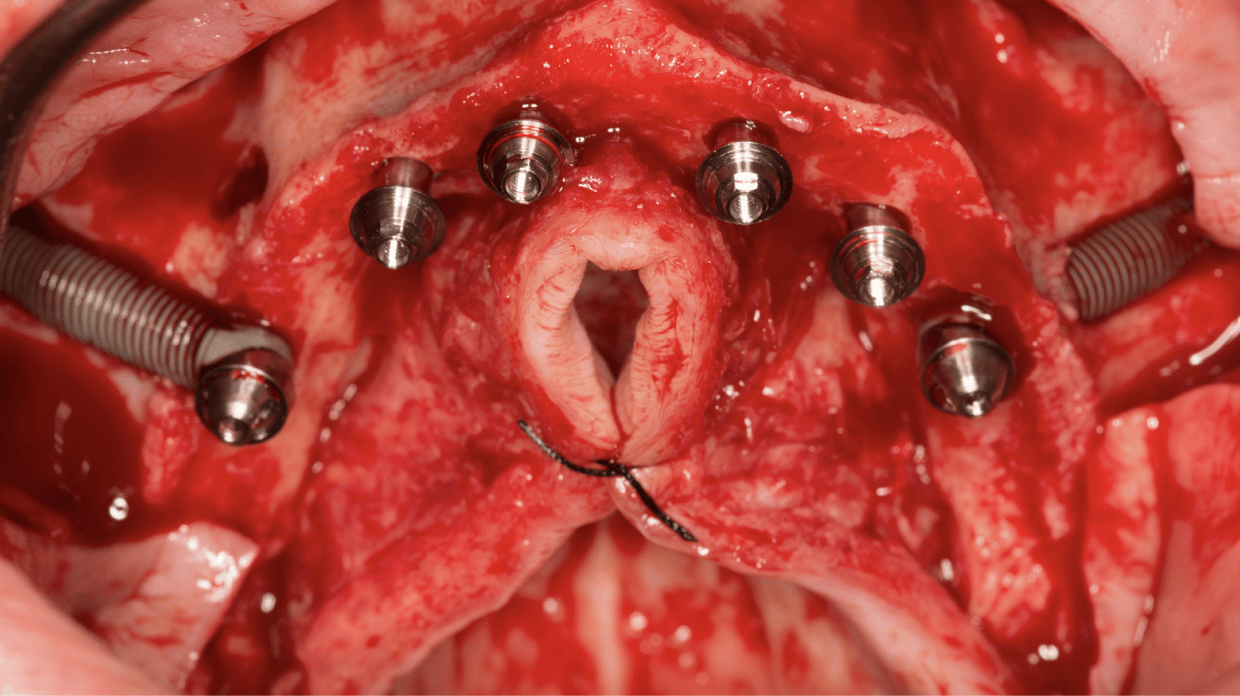
Fig. 1. Imagen intraoperatoria después de la colocación de 4 implantes convencionales en premaxila y dos implantes cigomáticos en zona 3, uno en cada lado; se note la emergencia totalmente crestal de estos últimos, que determina la variabilidad del trayecto del implante.
Cabe remarcar, por último, la relevancia psicológica del poder solucionar el problema del edentulismo total, a nivel emocional y de autoestima, sobre todo considerando las importantes limitaciones funcionales y sociales, la baja calidad de vida y los problemas estéticos que sufren estos pacientes, que se deben en mayor parte al envejecimiento precoz como consecuencia de la reabsorción avanzada del maxilar superior e inferior – centrípeta y centrífuga respectivamente – y de la consecuente pérdida de soporte labial.
En cuanto a las indicaciones de los ZI, es representativa la clasificación de Bedrossian y cols (según leemos en Aparicio y cols (21), según la cual el hueso maxilar se puede dividir en tres sectores:
-
Premaxila
-
Zona premolar
-
Zona molar
La cantidad de hueso disponible en cada una de estas áreas determinaría el tipo de tratamiento quirúrgico:
-
Hay hueso suficiente en zona 1 y 2: se colocan cuatro o seis implantes convencionales, siendo los dos distales angulados (la posición varía de acuerdo a la posición de la pared mesial del seno maxilar) o pterigoideos para lograr una mejor distribución de las cargas funcionales.
-
Hay hueso suficiente en zona 1 pero no en zona 2 y 3: se colocan de dos a cuatro implantes convencionales en la premaxila y un ZI en cada lado en zona premolar.
-
Hay hueso suficiente en zona 2 y 3 pero no en zona 1: se colocan ZI anteriores y se combina con implantes convencionales posteriores;
-
No hay hueso suficiente en ninguna de las tres zonas maxilares: se coloca un zigoma quad (ZQ).
En todo caso, es clave el tamaño y el límite medial del seno maxilar:
-
Si el seno maxilar está ligeramente neumatizado y llega hasta la zona premolar, estamos delante de una atrofia posterior moderada y la indicación más apropiada es la realización de una elevación de seno.
-
Por el contrario, si el seno es muy grande, con casi nada de hueso residual y llega hasta la zona del canino, se considera atrofia posterior severa y el tratamiento con ZI es más predecible y fiable con respecto al sinus lift de gran volumen que se tendría que realizar en un seno maxilar con semejantes características.
En cuanto a la técnica clásica de colocación de los ZI, que nace con el profesor Brånemark, prevé la colocación de implantes con un trayecto intrasinusal y parece estar asociada a una mayor incidencia de complicaciones relacionadas con el seno maxilar (1,7). Además, la visualización del campo quirúrgico es pobre (7), y la emergencia palatina de la cabeza del implante, que es todavía más marcada en pacientes con mucha concavidad maxilar vestibular (20,22), obliga a una mayor angulación del implante (22).
Esta emergencia no solo es desfavorable mecánica y protésicamente sino también es un factor de incomodidad para los pacientes, tanto a nivel fonético como higiénico (1,11,16,23,24).
Para evitar estos inconveniente, se han ido desarrollando diferentes técnicas para lograr una posición más extrasinusal (9,16), sobre todo en pacientes con mucha concavidad vestibular (22), y obtener una emergencia protésica más favorable. Por ejemplo, la técnica del sinus slot se desarrolla gracias a Stella y Warner (1,5,7,23,25–27), y prevé la preparación de una ranura en la pared externa del seno maxilar, desde la cresta (a unos 5 mm aproximadamente) hasta el hueso cigomático. Sin embargo, en las técnicas extrasinusales el implante es completamente externo al seno maxilar.
El concepto ZAGA (Zygomatic Anatomy-Guided Approach) descrito por Aparicio y cols es muy versátil y se aplica en pacientes con anatomías maxilares muy diferentes (22). El anclaje apical es siempre cigomático y, coronalmente, la emergencia buscada es la más crestal y favorable posible, con lo cual el trayecto del implante dependerá de la anatomía maxilar y del grado de reabsorción, pudiendo ser entonces más o menos intra o extrasinusal o, incluso, en casos de atrofias extremas, extramaxilar puro.
Por último, en la técnica extramaxilar propuesta por Maló y cols (1,23,27), el ZI no tiene ningún anclaje crestal sino únicamente cigomático, es totalmente externo al hueso maxilar y está recubierto, lateralmente, solo por tejido blando (23).
En cuanto a la biomecánica del ZI, cabe destacar que se trata de un implante peculiar y con características diferentes con respecto a los implantes convencionales. Es un implante largo (de 30 hasta 52.5 mm o más) y el principal anclaje, el cigoma, está lejos del punto de aplicación de las cargas. Además, no solo el implante mismo tiene una inclinación de 40-60°, sino también la cabeza tiene una angulación compensatoria (28). Todos estos factores, de por sí biomecánicamente desfavorables, se neutralizan ferulizando el ZI a otros implantes (28).
En los ZI extramaxilares, debido a que no existe (o casi) anclaje crestal sino únicamente apical, se pueden dar diferentes grados de estabilidad (21).
De hecho, en varias ocasiones, el ZI puede tener una ligera movilidad sin, con ello, causar la aparición de signos patológicos. Esta movilidad desaparecería ferulizando el implante ZI con otros mediante la prótesis – estamos hablando de movilidad lateral pero no rotacional, siendo esta última un indicador de fracaso –. Hay estudios que describen este dato en ausencia de complicaciones asociadas (8,14).
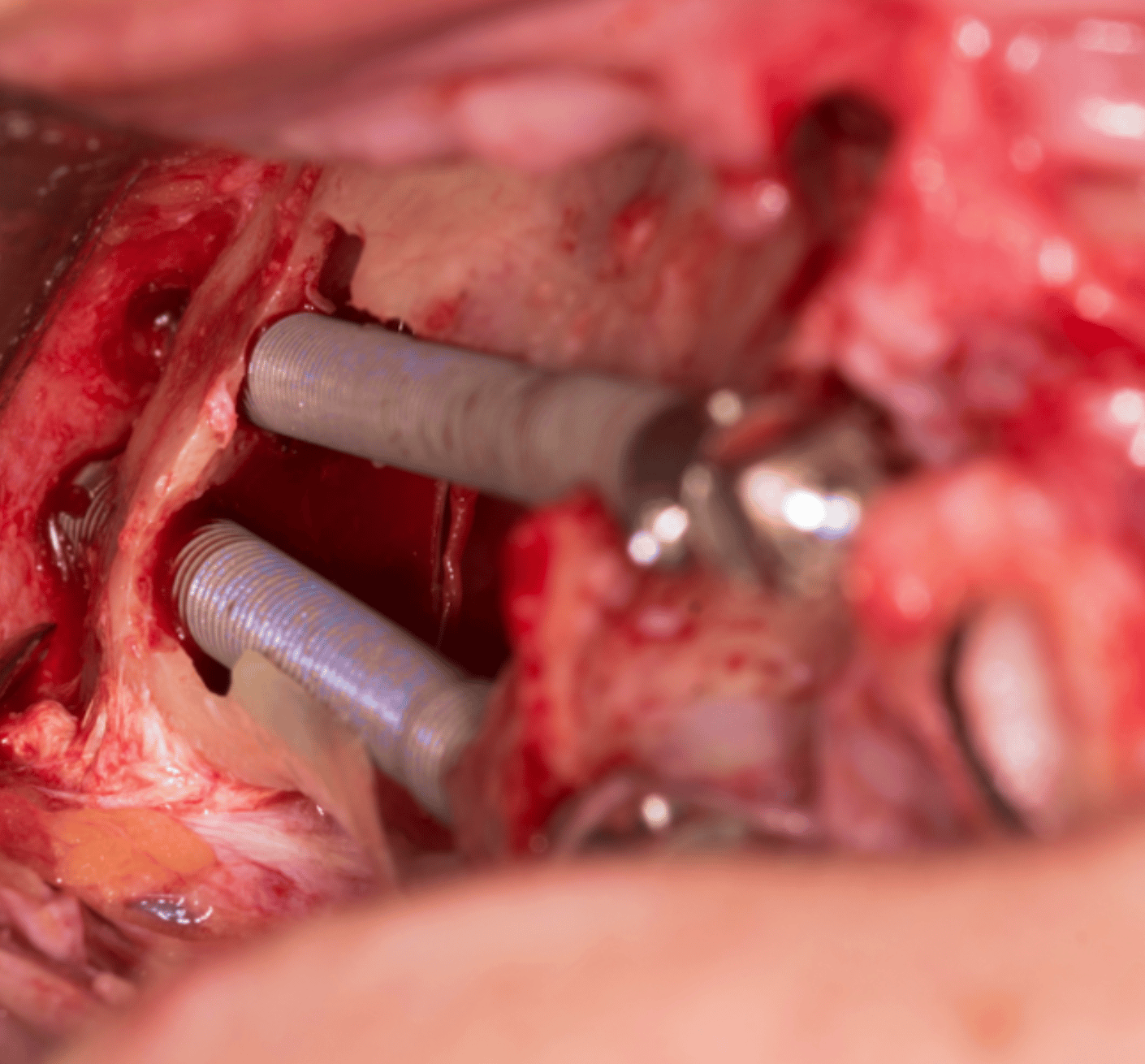
Fig. 2. Imagen intraoperatoria que evidencia el anclaje bicortical apical de dos implantes colocados unilateralmente en el mismo hueso cigomático.
La sinusitis es la complicación más frecuente de los ZI, y puede aparecer incluso al cabo de varios años (29,30): describiéndose en literatura un porcentaje de su incidencia que va del 0 al 26% (1,8,14,31). Sin embargo, no se ha establecido una relación causa-efecto directa entre ZI y sinusitis (30,31), y sigue siendo un tema muy controvertido en la comunidad científica (23). Por ejemplo, se ha observado por endoscopia que la superficie de titanio de los ZI se puede cubrir parcial o totalmente de mucosa respiratoria de aspecto normal (14), y se sabe que la reacción del seno maxilar a la presencia del ZI conduciría a una progresiva adaptación y mantenimiento de las condiciones fisiológicas normales (20). Además, (31) aunque se concluye que los ZI pueden causar la aparición de signos patológicos en los senos maxilares, sobre todo si se colocan de forma intrasinusal, dichas alteraciones no aparecen en la mayoría de los pacientes y, cuando lo hacen, frecuentemente permanecen subclínicas.
Se podrían dar también otras complicaciones menos frecuentes:
-
Inflamación de tejidos blandos (2%)
-
Fistula oroantral (0.4%)
-
Fistula cutánea (que se suele deber a necrosis por sobrecalentamiento y overtorquing del hueso cigomático)
-
Parestesia de los nervios infraorbitario y cigomáticofacial (1%)
-
Epistaxis moderada durante los primeros 1-3 días tras la cirugía
-
Enfisema malar subcutáneo
-
Otras complicaciones más atípicas como infección por aspergilosis (presumiblemente, por contaminación fúngica durante la cirugía) y perforación de la cavidad cerebral u orbitaria (en este último caso, el riesgo es mayor durante la colocación de ZI anteriores en un ZQ) (13,16,24,29–31).
Por último, en cuanto a las tasas de éxito de los ZI, hay que remarcar que son muy elevadas y comparables con las de los implantes convencionales (21,13). En concreto, la tasa de éxito de los ZI reportadas en literatura, en general, y en estudios de revisión, es del 96-100% (14).
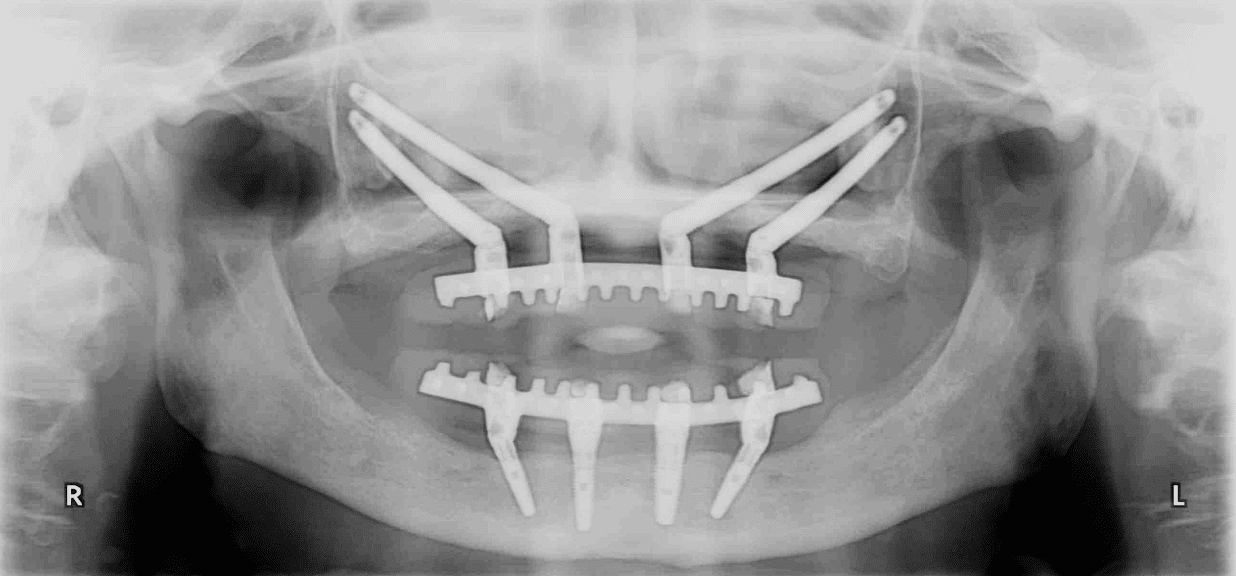
Fig. 3 Ortopantomografía de un caso tratado con un Zygoma Quad en el maxilar superior y un all-on-four en el maxilar inferior.
En conclusión, los implantes cigomáticos son una excelente alternativa a los tratamientos regenerativos, ya que entre otras ventajas, los pacientes pueden recuperar su calidad de vida de forma inmediata. Además, se trata de una técnica con un importante respaldo en la literatura científica que avalan su fiabilidad y predictibilidad.
—————————
Bibliografía
1. Agliardi EL, Romeo D, Panigatti S, de Araújo Nobre M, Maló P. Immediate full-arch rehabilitation of the severely atrophic maxilla supported by zygomatic implants: a prospective clinical study with minimum follow-up of 6 years. Int J Oral Maxillofac Surg. 2017;46(12):1592–9.
2. Hong DGK, Oh J. Recent advances in dental implants. Maxillofac Plast Reconstr Surg. 2017 Dec;39(1):33.
3. Faot F, Thomé G, Bielemann AM, Hermann C, Melo ACM, Padovan LEM, et al. Simplifying the Treatment of Bone Atrophy in the Posterior Regions: Combination of Zygomatic and Wide-Short Implants-A Case Report with 2 Years of Follow-Up. Case Rep Dent. 2016;2016:5328598.
4. Nocini PF, Trevisiol L, D’Agostino A, Zanette G, Favero V, Procacci P. Quadruple zygomatic implants supported rehabilitation in failed maxillary bone reconstruction. Oral Maxillofac Surg. 2016 Sep;20(3):303–8.
5. Araújo PPT, Sousa SA, Diniz VBS, Gomes PP, da Silva JSP, Germano AR. Evaluation of patients undergoing placement of zygomatic implants using sinus slot technique. Int J Implant Dent. 2016;2(1):2.
6. Romeed SA, Malik R, Dunne SM. Zygomatic Implants: The Impact of Zygoma Bone Support on Biomechanics. J Oral Implantol. 2014;40(3):231–7.
7. Coppedê A, de Mayo T, de Sá Zamperlini M, Amorin R, de Pádua APAT, Shibli JA. Three-year clinical prospective follow-up of extrasinus zygomatic implants for the rehabilitation of the atrophic maxilla. Clin Implant Dent Relat Res. 2017;19(5):926–34.
8. Davó R, Pons O. Prostheses supported by four immediately loaded zygomatic implants: a 3-year prospective study. Eur J Oral Implantol. 2013;6(3):263–9.
9. Romeed SA, Hays RN, Malik R, Dunne SM. Extrasinus Zygomatic Implant Placement in the Rehabilitation of the Atrophic Maxilla: Three-Dimensional Finite Element Stress Analysis. J Oral Implantol. 2015;41(2):e1–6.
10. Lombardo G, D’Agostino A, Trevisiol L, Romanelli MG, Mascellaro A, Gomez-Lira M, et al. Clinical, microbiologic and radiologic assessment of soft and hard tissues surrounding zygomatic implants: a retrospective study. Oral Surg Oral Med Oral Pathol Oral Radiol. 2016;122(5):537–46.
11. Neugarten J, Tuminelli F, Walter L. Two Bilateral Zygomatic Implants Placed and Immediately Loaded: A Retrospective Chart Review with Up-to-54-Month Follow-up. Int J Oral Maxillofac Implants. 2017;32(6):1399–403.
12. Esposito M, Worthington H V. Interventions for replacing missing teeth: dental implants in zygomatic bone for the rehabilitation of the severely deficient edentulous maxilla. Cochrane Database Syst Rev. 2013;(9):CD004151.
13. Aboul-Hosn Centenero S, Lázaro A, Giralt-Hernando M, Hernández-Alfaro F. Zygoma Quad Compared With 2 Zygomatic Implants: A Systematic Review and Meta-analysis. Implant Dent. 2018;27(2):246–53.
14. Davó R, Malevez C, Pons O. Immediately loaded zygomatic implants: a 5-year prospective study. Eur J Oral Implantol. 2013;6(1):39–47.
15. Takamaru N, Nagai H, Ohe G, Tamatani T, Sumida K, Kitamura S, et al. Measurement of the zygomatic bone and pilot hole technique for safer insertion of zygomaticus implants. Int J Oral Maxillofac Surg. 2016;45(1):104–9.
16. Migliorança RM, Sotto-Maior BS, Senna PM, Francischone CE, Del Bel Cury AA. Immediate occlusal loading of extrasinus zygomatic implants: a prospective cohort study with a follow-up period of 8 years. Int J Oral Maxillofac Surg. 2012;41(9):1072–6.
17. Balan I, DI Girolamo M, Lauritano D, Carinci F. Treatment of severe atrophic maxilla with zygomatic implants: a case series. Oral Implantol (Rome). 2017;10(3):317.
18. Misch CM. Maxillary Autogenous Bone Grafting. Oral Maxillofac Surg Clin North Am. 2011;23(2):229–38.
19. Goiato MC, Pellizzer EP, Moreno A, Gennari-Filho H, dos Santos DM, Santiago JF, et al. Implants in the zygomatic bone for maxillary prosthetic rehabilitation: a systematic review. Int J Oral Maxillofac Surg. 2014;43(6):748–57.
20. Sharma A, Rahul GR. Zygomatic implants/fixture: a systematic review. J Oral Implantol. 2013;39(2):215–24.
21. Aparicio C, Manresa C, Francisco K, Claros P, Alández J, González-Martín O, et al. Zygomatic implants: indications, techniques and outcomes, and the Zygomatic Success Code. Periodontol 2000. 2014;66(1):41–58.
22. Aparicio C, Manresa C, Francisco K, Aparicio A, Nunes J, Claros P, et al. Zygomatic implants placed using the zygomatic anatomy-guided approach versus the classical technique: a proposed system to report rhinosinusitis diagnosis. Clin Implant Dent Relat Res. 2014;16(5):627–42.
23. Maló P, Nobre M de A, Lopes A, Ferro A, Moss S. Five-year outcome of a retrospective cohort study on the rehabilitation of completely edentulous atrophic maxillae with immediately loaded zygomatic implants placed extra-maxillary. Eur J Oral Implantol. 2014;7(3):267–81.
24. Tuminelli FJ, Walter LR, Neugarten J, Bedrossian E. Immediate loading of zygomatic implants: A systematic review of implant survival, prosthesis survival and potential complications. Eur J Oral Implantol. 2017;10(Suppl 1):79–87.
25. Molinero-Mourelle P, Baca-Gonzalez L, Gao B, Saez-Alcaide L-M, Helm A, Lopez-Quiles J. Surgical complications in zygomatic implants: A systematic review. Med Oral Patol Oral Cir Bucal. 2016;21(6):e751–7.
26. Freedman M, Ring M, Stassen LFA. Effect of alveolar bone support on zygomatic implants in an extra-sinus position—a finite element analysis study. Int J Oral Maxillofac Surg. 2015;44(6):785–90.
27. Wen H, Guo W, Liang R, Xiang L, Long G, Wang T, et al. Finite element analysis of three zygomatic implant techniques for the severely atrophic edentulous maxilla. J Prosthet Dent. 2014;111(3):203–15.
28. Aparicio C, Manresa C, Francisco K, Ouazzani W, Claros P, Potau JM, et al. The Long-Term Use of Zygomatic Implants: A 10-Year Clinical and Radiographic Report. Clin Implant Dent Relat Res. 2014;16(3):447–59.
29. Alqutaibi AY, Aboalrejal A. Zygomatic Implants Are a Reliable Treatment Option for Patients With Atrophic Maxilla. J Evid Based Dent Pract. 2017;17(4):402–4.
30. Chrcanovic BR, Albrektsson T, Wennerberg A. Survival and Complications of Zygomatic Implants: An Updated Systematic Review. J Oral Maxillofac Surg. 2016;74(10):1949–64.
31. D’Agostino A, Trevisiol L, Favero V, Pessina M, Procacci P, Nocini PF. Are Zygomatic Implants Associated With Maxillary Sinusitis? J Oral Maxillofac Surg. 2016;74(8):1562–73.